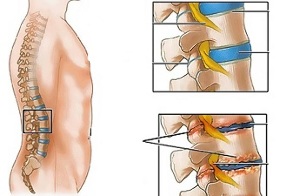
Поперековий остеохондроз - хронічне захворювання, що розвивається в результаті дегенеративно-дистрофічного процесу в міжхребцевих дисках. Захворювання широко поширене і вражає в більшості випадків людей від 25 до 40 років.
За статистикою болю в спині хоча б один раз у своєму житті відчуває кожна друга доросла людина, при цьому в 95% випадків вони обумовлені остеохондрозом хребта.
Пацієнти з тяжким перебігом поперекового остеохондрозу, зі стійкими больовими і іншими проявами визнаються тимчасово непрацездатними. Якщо протягом чотирьох місяців їх стан не поліпшується, вирішується питання про встановлення групи інвалідності.
Поперековий остеохондроз являє собою серйозну медико-соціальну проблему, так як захворювання в основному вражає людей найбільш працездатного віку, а крім того, під час відсутності лікування воно може стати причиною формування грижі міжхребцевого диска.
Причини і фактори ризику
Сприятливими до розвитку поперекового остеохондрозу факторами є:
- аномалії будови хребта;
- люмбализация - вроджена патологія хребта, що характеризується відокремленням від крижів першого хребця і його трансформацію в шостий (додатковий) поперековий;
- сакралізація - вроджена патологія, при якій п'ятий поперековий хребець зрощується з хрестцем;
- асиметричне розташування суглобових щілин міжхребцевих суглобів;
- патологічне звуження хребетного каналу;
- відображені спондіогенние болю (соматичні і м'язові);
- ожиріння;
- малорухливий спосіб життя;
- тривалий вплив вібрації;
- систематичне фізичне перенапруження;
- куріння.
Несприятливі статодинамические навантаження в поєднанні з одним або декількома факторами ризику призводять до зміни фізіологічних властивостей драглистого ядра фіброзного диска, що грає амортизирующую роль і забезпечує рухливість хребетного стовпа. В основі цього процесу лежить деполимеризации полісахаридів, що призводить до втрати вологи тканиною драглистого ядра. В результаті драглисте ядро, а разом з ним і фіброзний диск втрачають свої пружні властивості. Подальші механічні навантаження провокують випинання втратив еластичність фіброзного кільця. Це явище називається протрузією. У фіброзному ядрі з'являються тріщини, через які випадають фрагменти драглистого ядра (пролапс, грижа міжхребцевого диска).
Тривале здавлення нервових корінців, що іннервують ті чи інші органи черевної порожнини з часом призводить до погіршення їх функціонування.
Нестабільність хребетного сегмента супроводжується реактивними змінами в тілах суміжних хребців, міжхребцевих суглобів, розвивається супутній спондилоартроз. Значне скорочення м'язів, наприклад, на тлі фізичного навантаження, призводить до зміщення тіл хребців і защемлення нервових корінців з розвитком корінцевого синдрому.
Ще однією причиною виникнення болів і неврологічної симптоматики при поперековому остеохондрозі можуть стати остеофіти - кісткові вирости на відростках і тілах хребців, що викликають корінцевий синдром або компресійну миелопатию (здавлення спинного мозку).
Форми захворювання
Залежно від того, які структури виявляються втягнутими в патологічний процес, поперековий остеохондроз клінічно проявляється наступними синдромами:
- рефлекторні- люмбалгия, люмбоішалгія, люмбаго; розвиваються на тлі рефлекторного перенапруги м'язів спини;
- компресійні (спинальні, судинні, корінцеві)- до їх розвитку призводить компресія (здавлення) спинного мозку, кровоносних судин або нервових корінців. Прикладами служать попереково-крижовий радикуліт, радикулоішемія.
Симптоми поперекового остеохондрозу
При поперековому остеохондрозі симптоми визначаються тим, які саме структури виявляються втягнутими в патологічний процес.
Люмбаго виникає під впливом переохолодження або фізичного перенапруження, а іноді і без видимої причини. Біль з'являється раптово і носить прострілюючий характер. Вона посилюється при чханні, кашлі, поворотах тіла, фізичних навантаженнях, сидінні, стоянні, ходьбі. У положенні лежачи больові відчуття істотно слабшають. Чутливість і рефлекси збережені, обсяг рухів в поперековому відділі знижений.
При пальпації спостерігають:
- хворобливість в ділянці нирок;
- спазм паравертебральних м'язів;
- сплощення поперекового лордозу, що в багатьох випадках поєднується зі сколіозом.
Синдром натягу нервових корінців при люмбаго негативний. При піднятті прямої ноги хворі відзначають посилення болю в області попереку, а не їх поява в витягнутої нижньої кінцівки.
Нерідко при поперековому остеохондрозі спостерігається повторне виникнення больових нападів, які з кожним разом стають все більш інтенсивними і тривалими.
При люмбалгии клінічна картина нагадує люмбаго, однак наростання інтенсивності больових відчуттів відбувається протягом декількох днів.
При люмбоішалгії пацієнти скаржаться на болі в області попереку, які іррадіюють в одну або обидві нижні кінцівки. Біль поширюється по сідницях і задньої поверхні стегна і ніколи не досягає стоп.
Для люмбоішалгії характерні вазомоторні порушення:
- зміни температури і забарвлення шкіри нижніх кінцівок;
- відчуття жару або мерзлякуватості;
- порушення кровонаповнення.
Розвиток поперекових компресійних синдромів клінічно проявляється наступними симптомами:
- дерматомная гіпалгезія;
- стріляли біль;
- ослаблення або повне випадання глибоких рефлексів;
- периферичний парез.
При компресійних синдромах болі посилюються при нахилах тулуба, чханні і кашлі.
Діагностика
Діагностика поперекового остеохондрозу здійснюється на підставі даних клінічної картини захворювання, лабораторних та інструментальних методів дослідження.
В аналізах крові на тлі поперекового остеохондрозу можуть відзначатися:
- зниження концентрації кальцію;
- збільшення ШОЕ;
- підвищення рівня лужної фосфатази.
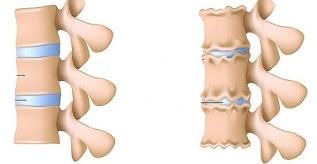
У діагностиці поперекового остеохондрозу велике значення відводиться рентгенологічного дослідження хребта.
Тривале здавлення нервових корінців, що іннервують ті чи інші органи черевної порожнини з часом призводить до погіршення їх функціонування.
Рентгенологічними ознаками, що підтверджують діагноз, є:
- зміна конфігурації ураженого сегмента;
- псевдоспонділолістез (зрушення суміжних тіл хребців);
- деформація замикаючих пластинок;
- сплощення міжхребцевого диска;
- неоднакова висота міжхребцевого диска (симптом розпірки), що пов'язано з асиметричним тонусом м'язів.
Також в діагностиці поперекового остеохондрозу при наявності показань застосовуються:
- миелография, комп'ютерна або магнітно-резонансна томографія - необхідні при персистуючої симптоматикою, розвитку неврологічного дефіциту;
- сцинтиграфія (вивчення накопичення кісткової системою фосфору, міченого техниці-99) - виконують при підозрі на пухлинний або інфекційний процес, травму хребта.
Диференціальна діагностика поперекового остеохондрозу проводиться з наступними захворюваннями:
- спондилолистез;
- дисгормональная спонділопатія;
- анкілозуючийспондиліт (хвороба Бехтєрєва);
- інфекційні процеси (запалення дисків, остеомієліт хребта);
- неопластические процеси (первинна пухлина хребта або його метастатичні ураження);
- ревматоїдний артрит;
- деформуючий остеоартроз кульшового суглоба;
- відображені болю (захворювання внутрішніх органів і великих кровоносних судин).
Лікування поперекового остеохондрозу
При поперековому остеохондрозі зазвичай дотримуються наступної тактики лікування:
- постільний режим протягом 2-3 днів;
- тракция ураженого сегмента хребта;
- зміцнення м'язів спини і черевного преса (створення т. Зв. М'язового корсету);
- вплив на патологічні міофасціальні і міотоніческіе процеси.
Люмбаго виникає під впливом переохолодження або фізичного перенапруження, а іноді і без видимої причини.
У більшості випадків проводиться консервативне лікування поперекового остеохондрозу, що включає наступні заходи:
- інфільтраційна анестезія м'язів розчином місцевих анестетиків;
- прийом нестероїдних протизапальних препаратів;
- прийом десенсибилизирующих засобів;
- вітамінотерапія;
- прийом транквілізаторів і антидепресантів;
- мануальна терапія, масаж;
- лікувальна фізкультура;
- голкорефлексотерапія;
- постізометрична релаксація.
Абсолютними показаннями до хірургічного лікування поперекового остеохондрозу є:
- гострий або підгострий здавлення спинного мозку;
- розвиток синдрому кінського хвоста, що характеризується порушеннями функцій тазових органів, чутливими і руховими розладами.
Лікувальна гімнастика при поперековому остеохондрозі
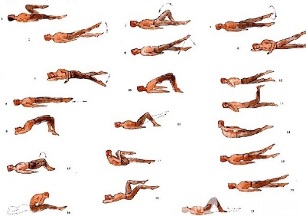
У комплексному лікуванні поперекового остеохондрозу значна роль належить лікувальної фізкультури. Регулярні заняття дозволяють нормалізувати м'язовий тонус паравертебральних м'язів, поліпшити обмінні процеси в уражених патологічним процесом тканинах, а крім того сформувати добре розвинений м'язовий корсет, який зможе підтримувати хребет у правильному положенні, знімати з нього зайві статичні навантаження.
Щоб гімнастика при поперековому остеохондрозі принесла найбільший ефект слід дотримуватися наступних принципів:
- регулярність занять;
- поступове нарощування інтенсивності фізичних навантажень;
- уникнення перевтоми під час заняття.
Займатися лікувальною фізкультурою слід під керівництвом досвідченого інструктора, який підбере найбільш ефективні для конкретного пацієнта вправи і проконтролює правильність їх виконання.
За статистикою болю в спині хоча б один раз у своєму житті відчуває кожна друга доросла людина, при цьому в 95% випадків вони обумовлені остеохондрозом хребта.
Крім занять з інструктором слід щодня виконувати комплекс ранкової гімнастики, що включає в себе спеціальні вправи при поперековому остеохондрозі.
- Розслаблення і скорочення м'язів живота.Початкове положення стоячи, ноги на ширині плечей, руки опущені воль тіла. Зробити плавний вдих, розслабляючи м'язи передньої черевної стінки. Під час видиху живіт максимально втягнути в себе, напружуючи м'язи преса. Вправа слід повторювати до появи легкої втоми.
- Руху головою з прогином хребта.Початкове положення стоячи на колінах, упираючись в підлогу витягнутими руками, спина пряма. Повільно підняти голову і прогнутися в спині. Затриматися в цьому положенні на декілька секунд, а потім плавно повернутися у вихідне положення. Повторювати не менше 10-12 разів.
- «Маятник».Початкове положення лежачи на спині, руки вздовж тіла, ноги зігнуті під прямим кутом в колінних і тазостегнових суглобах. Повертати ноги вправо і вліво погойдується маятникоподібними рухами, намагаючись дістати статі. Лопатки при цьому від підлоги відривати не можна.
- «Човник».Початкове положення лежачи на животі, руки витягнуті вперед. Відірвати від підлоги верхню частину тіла і ноги, прогнувшись в спині. Затриматися в цьому положенні на 5-6 секунд і повільно поверніться у вихідне положення. Виконати 10 разів.
Можливі наслідки і ускладнення
Основними ускладненнями поперекового остеохондрозу є:
- формування міжхребцевої грижі;
- вегетосудинна дистонія;
- спонділоліз, спондилолістез;
- остеофитоз;
- спондилоартроз;
- стеноз спинномозкового каналу, що призводить до здавлення спинного мозку і здатний стати причиною стійкої втрати працездатності і зниження якості життя.
Тривале здавлення нервових корінців, що іннервують ті чи інші органи черевної порожнини з часом призводить до погіршення їх функціонування. В результаті у пацієнтів спостерігаються дисфункції кишечника (запори, проноси, метеоризм) і тазових органів (порушення сечовипускання, еректильна дисфункція, фригідність, безпліддя).
Прогноз
Больовий синдром при поперековому остеохондрозі протікає у вигляді ремісій і загострень. Люмбаго триває 10-15 днів, після чого стан хворого поліпшується, біль стихає. Сприятливого результату можуть перешкодити приєдналися вторинні захворювання. Нерідко при поперековому остеохондрозі спостерігається повторне виникнення больових нападів, які з кожним разом стають все більш інтенсивними і тривалими.
У комплексному лікуванні поперекового остеохондрозу значна роль належить лікувальної фізкультури.
Пацієнти з тяжким перебігом поперекового остеохондрозу, зі стійкими больовими і іншими проявами визнаються тимчасово непрацездатними. Якщо протягом чотирьох місяців їх стан не поліпшується, вирішується питання про встановлення групи інвалідності.
Профілактика
Профілактика розвитку остеохондрозу хребта полягає в наступних заходах:
- відмова від куріння;
- нормалізація маси тіла;
- поліпшення загального фізичного стану, активний спосіб життя;
- уникнення провокують умов (підняття важких предметів, різкі рухи, повороти, нахили).












































